Die Arthrose des oberen Sprunggelenkes/ Therapieverfahren oberes Sprunggelenk
In der Therapie der schweren oberen Sprunggelenksarthrose ist nach wie vor die Arthrodese (Versteifung) die meist verbreitete OP Methode. Allerdings hat die Arthrodese gravierende Nachteile: Bis zu 3 Monaten ist eine Gipsruhigstellung notwendig. In manchen wissenschaftlichen Veröffentlichungen beträgt die Rate der ausbleibenden knöchernen Heilung bis zu 30%. Anschlussarthrosen in den benachbarten Gelenken sind häufig und schmerzhaft und ziehen dann eine entsprechend schwierige Schuhversorgung nach sich.
Die endoprothetischen Versorgung des oberen Sprunggelenkes mit Erhalt des Abrollvorganges und die Korrekturmöglichkeiten im unteren Sprunggelenk sind weitere Vorteile. Mit der Beweglichkeit erhalten wir die propriozeptive Fähigkeit des Fußes.
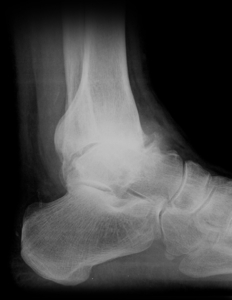
Schwere Arthrose des Sprunggelenks
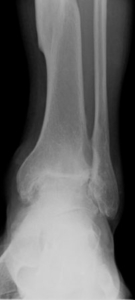
Schwere Arthrose des Sprunggelenks
Operative Therapie der Sprunggelenksarthrose / OSG-Prothese
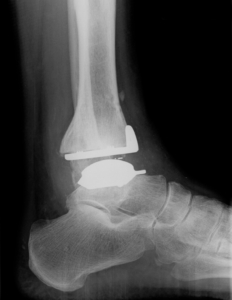
Sprunggelenksprothese Typ Hintermann 3 & 4
In den letzten 15 Jahren wurden entscheidende Fortschritte in Hinblick auf Design und Technik der Sprunggelenksendoprothetik erreicht. Der Patient kann nach einer gut implantierten Prothese über einen Zeitraum von über 10 Jahren mit einer schmerzfreien Funktion rechnen. Die derzeitige 10-Jahresstandzeit der OSG Prothese beträgt in der Literatur über 90%. Zusammen mit dem Maurice-Müller Institut zu Bern initiierten wir bereits 2005 die erste OSG Prothesen Datenbank. Diese Datenbank war die Basis für das erste deutschsprachige Prothesenregister, welches dann mit der D.A.F. (Deutsche Assoziation für Fuß und Sprunggelenk e.V.) im Jahre 2012 gestartet wurde. Es besteht, verglichen mit der Hüft- oder Kniegelenksendoprothetik, eine höhere Revisionsrate. Für den Abrollvorgang ist jedoch jedes Grad an Beweglichkeit gegenüber einer Versteifung ein Gewinn und schont die benachbarten Gelenke der unteren Extremität.
Mittlerweile haben sich Prothesen des oberen Sprunggelenkes über Jahre bewährt.
Die Aukamm-Klinik ist ein Referenzzentrum für Implantationen der Sprunggelenksprothese vom Typ Hintermann Series H2/H3™. Diese Prothese wurde maßgeblich von Prof. Dr. Beat Hintermann aus Liestal (Schweiz) entwickelt.
Die H2/H3™-Sprunggelenkprothese besteht aus drei Komponenten: die beiden anatomisch geformten und aus Cobalt- Chrom geschaffenen Tibia- und Taluskomponenten zum Ersatz der Oberflächen sowie einem zentralen Gleitkern aus High-Density-Polyethylen.

Anatomisches Design Quelle: ARTIQO
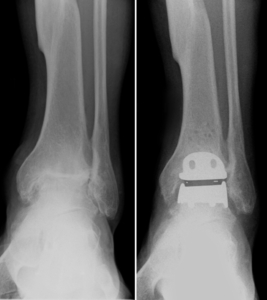
Hauptursache für das Versagen von OSG-Implantaten ist die schlechte Bandbalance und Fehlstellung (Malalignement). Die korrekte Ausrichtung der Implantate ist beim Sprunggelenk noch um vieles kritischer als bei Hüft- und Kniegelenk. Die nicht achsengerechte Positionierung der Tibia oder der Taluskomponente führt zu vermehrten Scherkräften, die dann zur Auslockerung der Implantate führen, weil am Sprunggelenk große Kräfte auf ein relativ kleines Implantat wirken, die bei schlechtem Sitz umso fataler sind. Hinzu kommen Begleitpathologien wie eine instabile Syndesmose oder ligarmentäre Pathologien.
Eine exakte achsengerechte Positionierung des Implantats ist daher unabdingbar. Da man mit einer Sprunggelenksprothese keine Fehlstellungen korrigieren kann. Varus- oder Valgusfehlstellungen an der Tibia müssen gesondert mit Korrekturschnitten am Knochen behandelt werden. Ebenso können schwere Rückfußfehlstellungen nicht durch die Endoprothese korrigiert werden. Diese sind mit Zusatzeingriffen entweder am Rück- und/ oder Mittelfuß zu behandeln.
Die Endoprothese ist nur ein Oberflächenschutz des zerstörten Gelenkes.
In dem von uns initiierten Prothesenregister sind derzeit über 800 Primärimplantationen mit über 4000 Nachuntersuchungen erfasst. Was können wir unseren Patienten sagen? Die Zufriedenheitsquote der Patienten liegt bei einem Nachuntersuchungszeitraum von bis zu 15 Jahren mit gut und sehr gut bei >92%. Die Operationsquote in diesem Zeitraum beträgt 16%, dies beinhaltet aber alle operativen Maßnahmen am Fuß bzw. OSG bei implantierter Prothese. Eine Revision bedeutet nicht den Ausbau der Prothese und eine Versteifung. Die Hintermann H3™ Prothesenserie ist das Implantat mit der höchsten wissenschaftlichen Reputation. Hinzu kommt, dass neben der 3-Komponenten-Prothese nun auch eine 2-Komponenten-Prothese zur Verfügung steht. Hinzu kommen Revisionsmodelle und Allergie-Komponenten. Somit können wir während der Operation auf alle Gegebenheiten reagieren. Dies bietet für den Patienten und Operateur ein hohes Maß an Sicherheit für die Operation.

Der operative Eingriff verlangt eine große Routine
Für den operativen Eingriff selbst werden Sie als Patient stationär aufgenommen. Der Operation lässt sich in Teilnarkose (Spinalanästhesie) oder Vollnarkose durchführen. In der Regel können unsere Anästhesisten noch einen kleinen weichen Katheter an den Nervenstrang auf der Unterschenkelrückseite legen, durch den dann in den Folgetagen nach der OP betäubende Medikamente direkt an die Nerven gespritzt werden. Dies trägt zu einem deutlich erhöhten Patientenkomfort und einer Schmerzreduktion bei.
Die postoperative Nachbehandlung erfolgt nach den Schema „Sprunggelenksprothese“.
Umstellungsosteotomie des OSG / OSG Arthrodese
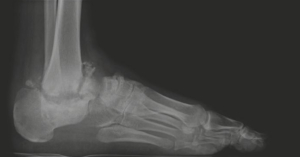
Schwere Zerstörung von oberem und unterem Sprunggelenk bei Rheumatischer Arthritis.
In den späten Stadien nach LDE beim Rheumatiker und bei bestehnden Kontraindikationen für eine OSG TEP spielen gelenkversteifende Verfahren eine dominante Rolle.
Gerade am Sprunggelenk ist es zwingend notwendig sehr differenziert alle Gelenkabschnitte sowie die gesamte untere Extremität in die therapeutischen Überlegungen mit einzubeziehen. Auch die häufig schlechte Knochenqualität und die ebenfalls oft vorzufindende gestörte Trophik der Haut stellen besondere Probleme bei den Arthrodesen am Sprunggelenk bei Rheumatikern dar.
Das Ausmaß und die Lokalisation der Arthrodesen richtet sich nach dem Befallsmuster und dem Ausmaß der Gelenkzerstörung sowie der damit häufig verbundenen Fehlstellung. Deshalb muss häufig die Arthrodese mit Korrekturosteotomien kombiniert werden um eine funktionsgerechte Einstellung der Arthrodese zu gewährleisten.
Am oberen Sprunggelenk, haben sich in unseren Händen die arthroskopisch gestützte Arthodese mit percutan eingebrachten Zugschrauben bei nicht bis gering fehlgestelltem OSG sowie die modifizierte Wagnertechnik unter Nutzung der distalen Fibula bei der Instrumentierung bewährt.
Bei notwendigen Korrekturen wählen wir die von Wagner beschriebene Methode unter Nutzung der distalen Fibula in modifizierter Technik, so dass ein Anteil des Wadenbeins als „biologische“ Platte später in die Arthrodese mit einbezogen werden kann.
Nach Anfrischen der Gelenkabschnitte und evtl. notwendigen Korrekturen erfolgt die Arthrodese ebenfalls mit kanülierten Zugschrauben sowie Verschraubung des zuvor präparierten Wadenbeinanteils mit Tibia und Talus.
Mit der Nagelarthrose haben wir eine weiter Option der pantalaren Fusion mit sehr hoher primärer Stabilität zur Rückfuß korrigierenden Achskorrektur, v.a. handelt es sich um eine gute Indikation bei schlechten Haut- und Knochenverhältnissen.
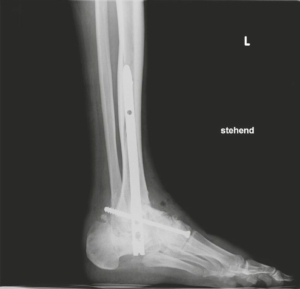
Arthrodese mit Nagel
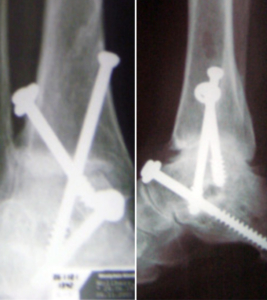
Arthrodese mit Schrauben
© Orthopädische Gemeinschaftspraxis an der Aukamm-Klinik Leibnizstr. 21, 65191 Wiesbaden
email: praxis@orthopaedie-aukamm.de
