Der Hüftprothesenwechsel
Warum ist die Haltbarkeit eines künstlichen Gelenks begrenzt?
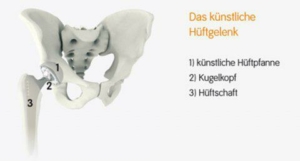
Kunststoffabrieb kann zur Prothesenlockerung führen.
In den meisten Fällen ist die Lebensdauer eines künstlichen Gelenkes (also die Zeit vom Einbau bis zum Prothesenwechsel) durch den Verschleiß der Gleitpartner oder durch die Lockerung von Komponenten begrenzt. Nur in seltenen Fällen muß eine funktionierende und festsitzende Prothese wegen eines bakteriellen Infektes entfernt werden.
Bei einer Hüft-TEP liegt der Schwachpunkt des Systems entweder beim Pfanneninlay aus Polyethylen (PE) oder, falls zementiert wurde, beim Knochenzement. Bei jedem Schritt entstehen enorme Druckkräfte auf die künstliche Pfanne und den Hüftkopf. In Laufe der Zeit wird die glatte PE-Oberfläche aufgeraut und zunehmend abgerieben. Diese kleinen PE-Abrieb Partikel werden vom Organismus als Fremdkörper angesehen und eine (Immun-) Abwehrreaktion in Gang gesetzt.
Die angelockten Fresszellen sind jedoch nicht in der Lage, den Fremdkörper „Polyethylen“ abzubauen. Daher sammeln sich immer mehr Fresszellen und bilden ein aggressives PE-Granulom. Dieses löst dann am Becken und am Oberschenkelschaft den Knochen auf und lockert so eine eigentlich festsitzende Prothese aus.
Die Reaktion des einzelnen Organismus auf die PE-Abrieb Partikel scheint von Mensch zu Mensch unterschiedlich zu sein. Bei manchen Patienten ist die Reaktion so stark, daß wegen ausgedehnter Knochendestruktion schon dann die Prothese gewechselt werden muß, wenn die Prothese noch (halbwegs) fest sitzt.
Wie wird operiert?
Eine Wechseloperation ist anspruchsvoller, die Operation ist schwieriger, dauert länger und ist mit einem größeren Blutverlust verbunden als die Erstimplantation. Zuerst werden die gelockerten Komponenten entfernt (eventuell kann man sich auf einen isolierten Pfannen- oder Schaftwechsel beschränken). Hierzu muss das Narbengewebe, welches die Prothese umschließt, entfernt werden.
Der Knochen wird angefrischt und die neue Prothese zementfrei eingesetzt oder einzementiert. Die Nachbehandlung erfolgt ähnlich wie bei der Erstoperation. Aufgrund des höheren Alters der Patienten, der längeren Operationsdauer und der größeren Wunde wird die Hospitalisation, Genesung und Rehabilitation in vielen Fällen aber mehr Zeit beanspruchen.
OP-Technik eines Hüft-TEP-Wechsels
Ein Prothesenwechsel erfordert einen erfahrenen Operateur.
Um einen Prothesenwechsel für jeden Patienten optimal zu gestalten, bedarf es nicht nur einer erheblichen operativen Erfahrung. Nicht alles was ein Operateur technisch kann, ist für jeden Patienten die beste Lösung. Unter so manchem TEP-Wechsel hat hinterher der Patient erheblich zu leiden, wenn die Operation durch die Anwendung des technisch maximal Machbaren in die Länge gezogen oder eine aufwendige Nachbehandlung in Kauf genommen wurde. In solchen Fällen ist es vorteilhaft, sich an einen sehr erfahrenen und kompetenten Hüftchirurgen zu wenden.
Schritt 1: Der erste Schritt besteht darin, die alte Prothese darzustellen und auszurenken (siehe Abb. links) Dies kann durch eine ausgeprägte Narbenbildung oder durch Einsinken der Prothesenteile in das Becken oder den Oberschenkelschaft erheblich erschwert sein. Muss die Pfanne gewechselt werden, wird dieser Schritt zuerst angegangen. Um den notwendigen Platz zu schaffen, wird entweder der alte Schaft ausgeschlagen (falls dieser auch gewechselt werden muß) oder mit Hebeln beiseite gedrückt.
Schritt 2: Danach wird die alte Pfanne aus dem Beckenknochen herausgelöst. Dies ist wegen einer häufig vorhandenen Wanderung der gelockerten Pfanne in das Becken hinein meist nicht ganz leicht. Danach wird der Pfannengrund gesäubert und der Rand der Pfanne dargestellt.
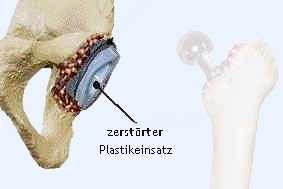
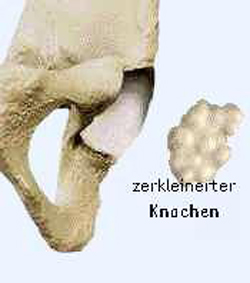
Schritt 3: Liegen größere knöcherne Defekte vor, so sollten diese jetzt entsprechend angegangen werden. Entweder füllt man die Defekte im Beckenknochen mit klein gebissenem oder gemahlenem Spenderknochen oder künstlichem Knochenersatz auf (siehe Abb. links). Dieser Fremdknochen wird während des Heilungsprozesses Schritt für Schritt abgebaut und dient als Leitschiene für das Einwachsen von körpereigenem Knochen.
In anderen Fällen erhält man die notwendige Stabilität am Becken dadurch, dass Knochendefekte mit größeren Titanschalen überbrückt werden. Diese Schalen werden mit Schrauben am Beckenknochen befestigt und dienen zur Aufnahme von Polyethylen-Pfannen, die dann einzementiert werden. Die Entscheidung für das ein oder andere Vorgehen wird nach der Erfahrung des Operateurs und je nach individueller Situation getroffen.
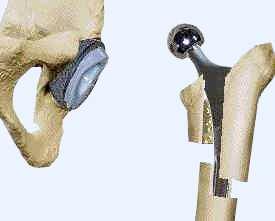
Schritt 4: Häufig gelingt es, erneut eine zementfreie Pfannenschale mit Sicherungsschrauben im Beckenknochen zu verankern. Anschließend wird ein Inlay (meist aus Polyethylen) in die Pfannenschale eingesetzt (siehe Abb. links). Danach wenden man sich dem Schaft zu. In der Regel ist der Schaft so locker, daß er sich verhältnismäßig mühelos entfernen lässt.
Zementfreie Schäfte können jedoch dann Probleme bereiten, wenn sie noch an schwer zugänglichen Stellen im Oberschenkelschaft angewachsen sind. Dann muß gelegentlich der Schaft gefenstert oder (wie in nebenstehender Abb.) komplett geöffnet werden.
Schritt 5: Die Markhöhle des Oberschenkelknochens wird dann sorgfältig gesäubert und von Zementresten und/oder Weichteilmembranen befreit. Je nach lokaler Situation und individueller Situation des Patienten wird dann als Wechselschaft ein zementiertes oder zementfreies Modell gewählt. In beiden Fällen ist der Schaft in der Regel länger als der alte, um ihn unterhalb eventueller Knochenfenster sicher verankern zu können.
Schritt 6: Zusammen mit dem Einbringen des neuen Schafteswerden die Knochenfenster z.B. mit Drahtschlingen (oder auch Titancerclagen) verschlossen und so der Oberschenkelknochen wieder stabilisiert. Danach wird ein passender Hüftkopf aus Keramik oder Metall aufgesteckt und die Prothese wieder eingerenkt. Nach sorgfältiger Spülung und Kontrolle auf Blutungen wird die Wunde wieder schichtweise verschlossen.
Schritt 7: Abschließend wird auf Stabilität des Gelenkes gegenüber Luxationen geprüft (siehe Abb. links). Gegebenenfalls werden dann einige Limitierung bezüglich der Bewegungsausmaße erforderlich. Die Geschwindigkeit der schrittweisen Rückkehr zur vollen Belastung hängt im wesentlichen von der Art der gewählten Implantate ab (ob zementfreie oder zementierte Verankerung). Die Spanne kann von wenigen Tagen bis zu 12-16 Wochen reichen.

Komplikationen und Risiken
Das Komplikationsrisiko ist trotz der Größe des Eingriffs begrenzt.
Gewisse Risiken können bei jedem operativen Eingriff vorkommen, obwohl Ihr Operateur jedwede Vorsicht walten lässt, um Komplikationen zu vermeiden. Zu den häufigsten allgemeinen Risiken und Komplikationen gehören: Infektion der Wunde, kräftige (Nach-)blutungen und Reaktionen auf die Anästhesiemittel. Ansonsten sind die gleichen Komplikation wie nach einer ersten Operation möglich.
Durch die Narben und die teils großen Defekte ist die Orientierung erschwert, so dass in der Umgebung des Gelenkes liegende Strukturen verletzt werden können. Insbesondere betrifft dies Nerven, so dass Gefühlsstörungen oder seltener Lähmungen im Bein, vorübergehender oder bleibender Natur, auftreten können. Andere Risiken, die zum Teil sehr selten sind ist z.B. die Luxation. Hierbei springt der Hüftkopf aus der Hüftpfanne.

Eine weitere Komplikation ist eine Infektion im Bereich der Prothese selbst. Ist sie durch Antibiotika nicht zu kontrollieren, muss das Gelenk wieder entfernt und nach einer gewissen Zeit – nach Abheilen der Infektion – durch ein neues ersetzt werden. Das Resultat ist jedoch meistens nicht mehr so gut wie ohne Infektion. Aus verschiedenen Gründen kann es schwierig sein, die Beinlänge genau dem anderen Bein anzupassen. Der Unterschied liegt jedoch meist unter einem Zentimeter, sodass er nicht stört.
Die klinische Erfahrung und statistische Berechnungen zeigen, daß das Komplikationsrisiko begrenzt ist. Dennoch bleibt ein chirurgischer Eingriff ein von Menschen durchgeführter Akt. Unvorhergesehene Umstände können jeden operativen Eingriff komplizieren und zu ernsten oder sogar lebensbedrohlichen Situationen führen. Obwohl solche Ereignisse sehr selten vorkommen, sollten Sie und Ihre Familie keine Hemmungen haben, mögliche Risiken mit Ihrem Operateur zu besprechen.
Was geschieht danach?
Nach 24 Stunden kann der Patient an zwei Stöcken unter Anleitung der Physiotherapie die ersten Schritte mit dem neuen Gelenk unternehmen. Die Belastung des operierten Beines ist je nach Operationsstrategie unterschiedlich und wird vom Operateur festgelegt. Nach etwa fünf bis sechs Tagen ist der Patient in der Regel soweit mobil, dass er kaum noch Hilfe benötigt. Nach ca. vierzehn Tagen werden die Hautnähte entfernt. Eine stationäre Rehabilitationsmaßnahme sowie intensive Physiotherapie ist in den meisten Fällen erforderlich. Die Arbeitsunfähigkeit beträgt je nach körperlicher Belastung zwölf bis zwanzig Wochen.
